經痛加上經血異常?醫師提醒這些婦科警訊不能拖
你有沒有發現,很多人把經痛當作每個月的「例行公事」,止痛藥吞下去,熬過去就算了。但當痛的程度愈來愈重,同時又開始出現血塊變多、月經量忽多忽少、週期開始紊亂——這兩件事同時出現,通常不是巧合。
背後可能藏著需要認真對待的婦科狀況,而且拖得愈久,後續處理往往愈複雜。

一、經痛原因不只一種:原發性與繼發性的差異
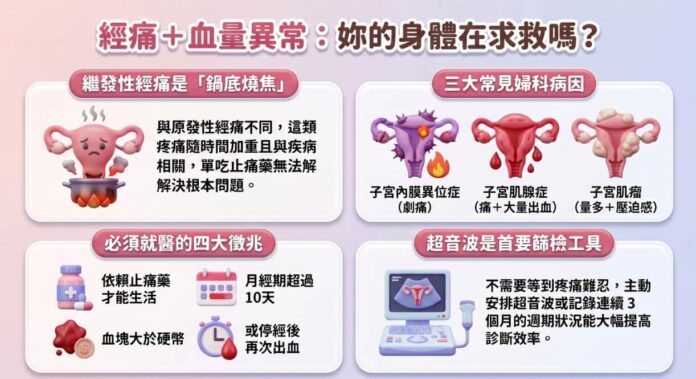
經痛分為「原發性」和「繼發性」兩大類,背後的機制完全不同。 原發性經痛由前列腺素引起子宮收縮,多見於青春期女性,程度通常隨年齡改善;繼發性經痛則與婦科疾病直接相關,程度往往隨時間加重,且常合併其他症狀。
可以這樣想像:原發性經痛就像熬湯時難免出現的浮沫——每次都會有,撈掉就好,湯底沒問題,鍋子本身好好的。
繼發性經痛就不一樣了——比較像是鍋底有塊食材悄悄焦了。光靠撈浮沫讓湯看起來清澈,根本問題還壓在鍋底,每次開火都會繼續燒。止痛藥是那支撈勺,月月在撈,卻沒找到食材為什麼燒焦。
根據歐洲人類生殖與胚胎學會(ESHRE)的臨床指引,繼發性經痛的最常見原因包括:子宮內膜異位症以及依位置與大小而定的子宮肌瘤([¹](https://www.eshre.eu/Guidelines-and-Legal/Guidelines/Endometriosis-guideline))。
別小看這一點:一旦確認是繼發性經痛,治療方向和時機的選擇都與原發性完全不同。
二、婦科疾病:為什麼痛和血量異常會同時出現?
子宮內膜異位症、子宮肌瘤,是合併經痛與經血異常最常見的病因。 各有不同的發生機制,症狀的組合方式也不盡相同,確診需依靠超音波或進一步的影像評估。
子宮內膜異位症
子宮內膜組織長在子宮腔以外的地方(常見於卵巢、骨盆腔腹膜),每次月經來潮,這些異位的組織也跟著出血,引發局部發炎和沾黏。
典型症狀是劇烈的繼發性經痛、性交疼痛,部分人合併月經週期延長或出血量增加。研究顯示,子宮內膜異位症影響全球約 10% 的育齡女性,從症狀出現到確診,平均需要 6 至 8 年([²](https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6637095/))。這段空窗期,是很多人病情持續進展卻不自知的原因。
子宮肌腺症(子宮內膜異位症)
子宮內膜組織深入子宮肌肉層,導致子宮在月經前後反覆充血與收縮。子宮會因此明顯增大,觸診時質地較硬。
子宮肌腺症是「痛經合併大量出血」最典型的病因之一。 月經量多、血塊頻繁、持續天數延長、長期輕微貧血感,是這類患者最常描述的組合。
子宮肌瘤
子宮肌瘤是良性的平滑肌腫瘤,「有沒有症狀」完全取決於位置和大小。
黏膜下肌瘤(靠近子宮腔)最容易造成月經量增多或不規則出血;漿膜下肌瘤(向外生長)則較少影響月經,但可能壓迫膀胱或直腸。不是每個肌瘤都需要立刻處理,臨床判斷的關鍵是症狀嚴重程度與生育需求。
| 疾病 | 主要症狀 | 常見合併表現 | 確診方式 |
|---|---|---|---|
| 子宮內膜異位症 | 劇烈繼發性經痛 | 性交疼痛、骨盆腔沾黏 | 超音波、腹腔鏡(確診標準) |
| 子宮肌腺症 | 經痛合併大量出血 | 血塊多、月經期延長、貧血 | 超音波、MRI |
| 子宮肌瘤 | 視位置與大小而定 | 月經量增多(黏膜下)、壓迫感 | 超音波、MRI |

以上是臨床最常見的組合,但最終診斷仍需由婦科醫師透過影像評估來確認。
- 子宮內膜異位症(子宮肌腺症)是「痛 + 血量異常」最常見的病因組合
- 子宮肌瘤不一定有症狀,需視位置與大小判斷是否需要介入
- 繼發性經痛的程度通常會隨時間或病程逐漸加重,而非保持不變
- 確診需要影像檢查,不能只憑症狀描述判斷
三、哪些警訊代表你不能再等?
以下症狀出現時,建議盡快安排婦科評估,而不是等到下次月經再「看看」。 延誤診斷不只讓症狀惡化,也可能影響子宮功能,甚至生育能力。
「月事以時下,是女性健康的基本指標;若月事失去規律,或伴隨難以忍受的疼痛,此為衝任失調之徵,衝脈、任脈主司月事之序,一旦失衡,當及時調理,不可忽視。」——《黃帝內經·素問》精義後世詮釋
「婦科疾病的共通點在於:症狀出現的時間點與組合,往往比單一症狀更具診斷意義。經痛合併月經量異常,是臨床評估的重要起點,不應以「可能只是體質」帶過。」——歐洲人類生殖與胚胎學會(ESHRE)子宮內膜異位症臨床指引
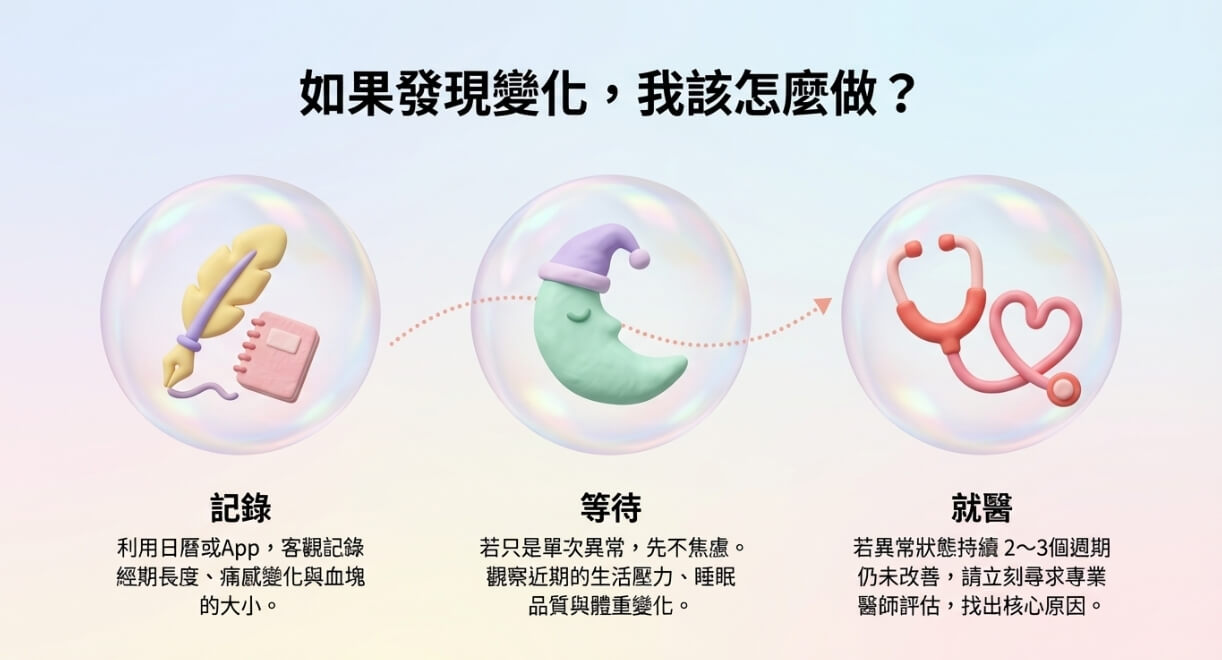
你現在就能做的事
- 連續記錄 3 個週期的月經狀況:開始日期、持續天數、疼痛程度(1-10 分)、血量與血塊情況。這份記錄在就醫時非常有用,醫師可以更快判斷是否有規律性異常。
- 評估止痛藥的依賴程度:如果布洛芬、普拿疼「每次月經都要吃、吃了才能正常上班」,這已是就醫的明確指標,而不是「忍得過去就好」。
- 留意合併症狀:性交疼痛、排便疼痛、下背痠痛若在月經前後加重,要一併告知醫師,這些細節對診斷非常關鍵。
- 主動安排婦科超音波:不需要等症狀「嚴重到無法忍受」才去。超音波是基本的篩檢工具,多數婦科疾病在早期就能被發現。
這些步驟的目的不是要你自己下診斷,而是讓你帶著足夠的資訊去跟醫師溝通,讓診斷過程更有效率。

四、更年期前後的異常出血:另一個不能忽視的情境
更年期過渡期(通常 45–55 歲)出現月經不規則,主要是黃體素分泌不穩定所致;但停經後任何形式的出血,都需要進一步排除子宮內膜病變。
進入更年期過渡期,卵巢功能逐漸退化,黃體素的分泌量與穩定性都會下降。黃體素的功能之一,是讓子宮內膜「有規律地脫落」。一旦分泌失衡,子宮內膜可能在非生理時期崩落,造成:
- 月經週期縮短(頻繁出血)
- 月經量忽多忽少
- 不規則的中間期少量出血
這類情況多數是生理性的過渡現象。但若出現以下情形,就需要盡快就醫:停經後重新出現出血、月經量突然大幅增加、或出血時間明顯延長超過 10 天以上。此外,若有考慮補充含雌激素的保健品,需先諮詢醫師評估適合性,避免加重不規則出血。
身體其實一直在告訴你——問題不在於症狀「大不大」,而在於它是否偏離了原有的節律。

常見問題
Q1: 每次月經都會痛,一定有問題嗎?
不一定代表有婦科疾病,但「每次都需要止痛藥才能正常生活」已是就醫的指標。若疼痛程度逐年加重,或同時合併血量增加、性交疼痛,建議盡快評估。「痛是正常的,忍一忍就好」這個觀念,反而是很多人延誤就診的主要原因。
Q2: 月經排出血塊代表什麼?
月經第一、二天量多時,出現少量小血塊其實很常見,不用太緊張。但如果血塊又多又大,大概像一枚硬幣甚至更大,加上經痛特別凶,那就值得安排超音波確認一下——可能是子宮肌腺症或子宮肌瘤在作怪。大小和量是關鍵,偶爾一點點和每次大量,意義完全不同。
Q3: 超音波能確診子宮內膜異位症嗎?
超音波確實看不到全部,特別是卵巢以外位置的異位組織。所以有時候症狀很典型、痛得很明顯,但超音波卻沒看到明顯病灶——這不代表就沒問題,別急著鬆一口氣。這種情況要跟醫師討論下一步,有時候腹腔鏡才是真正能看清楚的方式,而腹腔鏡也是確診的標準。
Q4: 子宮肌瘤一定要手術嗎?
不一定。處置原則取決於肌瘤的位置、大小、生長速度,以及症狀的嚴重程度。無症狀或症狀輕微的肌瘤,可採取定期超音波追蹤,具體間隔時間建議與醫師討論,因人而異;若出血量明顯影響生活品質或有貧血,才會討論藥物或手術選項。
Q5: 月經週期多不規律才算「經血異常」?
通常 21–35 天是正常週期範圍,持續 3–7 天、每天換衛生棉 3–6 次是基本參考值。如果你的週期持續短於 21 天或超過 35 天、月經超過 7 天還沒結束,或量多到每 1–2 小時就得換一次——這些都值得安排就醫,不是再多吃補藥的時機,而是先弄清楚原因。偶爾一次的變化可以觀察,但連續 3 個週期以上的異常,重點不在多補什麼,而在找出為什麼。
參考文獻
- ESHRE. Endometriosis Guideline. https://www.eshre.eu/Guidelines-and-Legal/Guidelines/Endometriosis-guideline
- Zondervan KT, et al. “Endometriosis.” Nature Reviews Disease Primers. 2018. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6637095/
免責聲明:本文所提供之信息僅供參考,並非醫療建議。在進行任何飲食或健康改變前,請先咨詢專業醫師或營養師。
文章來源:上醫預防醫學發展協會